










































 प्रतीकात्मक चित्र
प्रतीकात्मक चित्र
एंडोमेट्रियोसिस की बीमारी से करोड़ों महिलाएं जूझ रही हैं। अधिकतर महिलाएं इस बीमारी से अनजान हैं। विश्व स्तर पर लगभग 17.6 करोड़ महिलाएं इस बीमारी से पीड़ित हैं। भारत में करीब 2.6 करोड़ महिलाएँ इस बीमारी से ग्रस्त हैं।
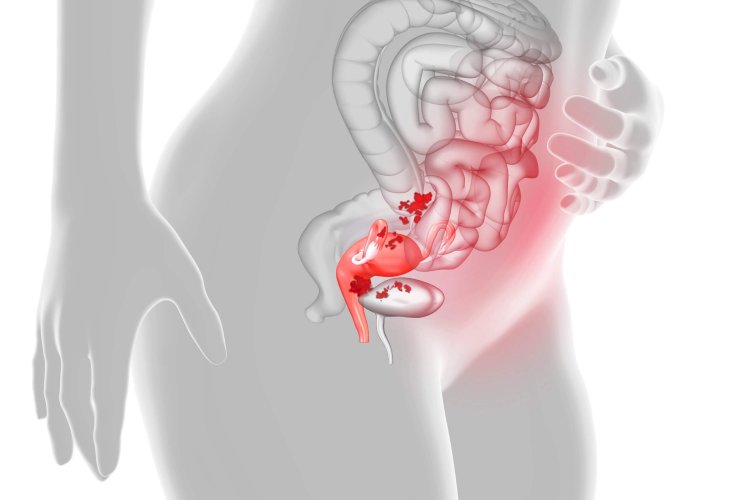
एंडोमेट्रियोसिस (Endometriosis) गर्भाशय में होने वाली समस्या है। जिसमें एंडोमेट्रियल टिशूओं में असामान्य बढ़ोतरी होने लगती है और वह गर्भाशय से बाहर फैलने लगते हैं। कभी-कभी तो एंडोमेट्रियम की परत गर्भाशय की बाहरी परत के अलावा अंडाशय यानि ओवरी, आंतो और अन्य प्रजनन अंगो (Reproductive Organs) तक भी फ़ैल जाती है।। यह फैलोपियन ट्यूब (fallopian tubes), अंडाशय (ovaries), मूत्राशय (bladder), आंत्र, योनि (vagina) या मलाशय (rectum) में फ़ैल सकती है।
गर्भाशय (Uterus) गुहा एंडोमेट्रियल कोशिकाओं के साथ जुड़ी है, जो कि महिला हार्मोन के प्रभाव में होती हैं। गर्भाशय (एंडोमेट्रियोसिस) के बाहर के क्षेत्रों में एंडोमेट्रियल जैसी कोशिकाएं हार्मोनल परिवर्तनों से प्रभावित होती हैं तथा जो कि गर्भाशय के अंदर पाए जाने वाली कोशिकाओं के समान प्रतिक्रिया करती हैं।
एंडोमेट्रियोसिस के लक्षण - Symptoms of Endometriosis
एंडोमेट्रियोसिस का एक प्रमुख लक्षण बार-बार होने वाला दर्द है:
एंडोमेट्रियोसिस के कारण - Causes of endometriosis
रेट्रोग्रेड मेंस्ट्रुएशन - Retrograde menstruation
मासिक धर्म (menstruation) के दौरान खून में एंडोमेट्रियल कोशिकाएं (endometrial cells) आमतौर पर शरीर से बाहर नहीं निकल पाती हैं बल्कि यह फैलोपियन ट्यूब (fallopian tubes) से पैल्विक केविटी में वापस प्रवाहित होने लगती हैं। ये एंडोमेट्रियल कोशिकाएं सभी पेल्विक अंगों पर चिपक जाती हैं और मासिक धर्म चक्र के दौरान ब्लीडिंग शुरू कर देती हैं
पर्यावरणीय कारक - Environmental factors
एंडोमेट्रियोसिस का एक अन्य कारण पर्यावरण में कुछ विषाक्त पदार्थ हैं, जैसे कि डाइऑक्सिन (chemical byproducts), जो कि शरीर और प्रतिरक्षा प्रणाली (immune system) को प्रभावित करते हैं।
आनुवंशिक कारक - Genetic Factors
एंडोमेट्रियोसिस को कभी-कभी आनुवंशिक माना जाता है, जो कि पारिवारिक सदस्यों के जीन (वंशाणु) से पारित हो सकता है। यह श्वेत महिलाओं की तुलना में एशियाई महिलाओं में बेहद सामान्य है। यह प्रकरण बताता है, कि जीन (वंशाणु) भी भूमिका निभा सकता हैं।
रक्त वाहिका या लसीका तंत्र - Blood vessel or lymphatic system
ऐसा माना जाता है, कि रक्त वाहिका और लसीका तंत्र (ट्यूब, ग्रंथियों और अंगों का समूह, जो कि संक्रमण के खिलाफ शरीर की प्रतिरोधक का हिस्सा है) एंडोमेट्रियल कोशिकाओं को शरीर के अन्य अंगों में ले जा सकती हैं। यह सिद्धांत बताता है, कि कैसे बेहद दुर्लभ मामलों में कोशिकाएं दूरस्थ अंगों जैसे कि आंखों या मस्तिष्क में पाई जा सकती हैं
एंडोमेट्रियोसिस के निदान - Diagnosis of Endometriosis
चिकित्सक रोगियों में चिकित्सा इतिहास और शारीरिक परीक्षण से एंडोमेट्रियोसिस का पता लगाता है।
लेप्रोस्कोपी - Laparoscopy
यह एक शल्य प्रक्रिया है, जिसमें कैमरा उदर गुहा के अंदर देखने के लिए उपयोग किया जाता है। यह निदान का स्वर्ण मानक है, हालांकि यह आक्रामक प्रकृति के कारण अधिकांश स्त्री रोग पद्धतियों में काफी हद तक अप्रचलित है।
अल्ट्रासाउंड - Ultrasound
यदि एंडोमेट्रियोसिस है, तो चिकित्सक ओवेरियन सिस्ट (डिम्बग्रंथि पुटी) के परीक्षण के लिए अल्ट्रासाउंड, इमेजिंग परीक्षण कर सकता हैं। योनि अल्ट्रासाउंड (vaginal ultrasound) के दौरान चिकित्सक योनि में एक छड़ी के आकार का स्कैनर डालेंगा। श्रोणि के अल्ट्रासाउंड (ultrasound of pelvis) के दौरान योनि से एक धड़ी पेट तक डालकर स्कैनर को पेट में चला दिया जाता है, जिससे आपके प्रजनन अंगों की तस्वीरें सामने आ जाती है। दोनों परीक्षण प्रजनन अंगों (reproductive organs) के इमेजिंग बनाने के लिए ध्वनि तरंगों का उपयोग करते हैं।
चुंबकीय अनुनाद इमेजिंग - Magnetic Resonance Imaging
मैग्नेटिक रेजोनेंस इमेजिंग या एमआरआई) एक अन्य सामान्य इमेजिंग परीक्षण है, जो कि शरीर के अंदर की तस्वीर निर्मित करता है। यह स्वास्थ्य की बेहतर समझ के लिए केवल सांकेतिक जानकारी प्रदान करता है। किसी भी उपचार और निदान के उद्देश्य के लिए आपको अपने चिकित्सक से परामर्श करना चाहिए।
एंडोमेट्रियोसिस के प्रबंधन - Management of endometriosis
एंडोमेट्रियोसिस का कोई उपचार नहीं है, लक्षणों को कम करने के लिए रोग प्रबंधन किया जा सकता है:
दर्द की दवा - Pain medication
हल्के लक्षणों से पीड़ित कुछ महिलाओं को दर्द से राहत दिलाने के लिए चिकित्सक गैर-स्टेरायडल एंटी-इंफ्लेमेटरी ड्रग्स (एनएसएआईडीएस) प्रस्तावित कर सकता हैं। इसमें इबुप्रोफेन या नेप्रोक्सेन (एलेव) शामिल हैं। जब ये दवाएं मदद नहीं करती हैं, तो चिकित्सक शक्तिशाली दर्द निवारक दे सकता हैं।
हार्मोनल उपचार - Hormonal treatment
जब दर्द की दवा पर्याप्त नहीं होती है, तो चिकित्सक अक्सर एंडोमेट्रियोसिस के उपचार के लिए हार्मोनल दवाओं की सलाह देता हैं। केवल वे महिलाएं, जो कि गर्भवती बनने की इच्छा नहीं रखती हैं, वे इन दवाओं का उपयोग कर सकती हैं। ‘हार्मोन’ गोली, इंजेक्शन या नेसल स्प्रे सहित कई रूपों में आते हैं। स्वास्थ्य देखभाल प्रदाता गर्भ निरोधक (birth control pills), प्रोजेस्टेरोन (progesterone) और प्रोजेस्टिन, गोनाडोट्रोपिन-रिलीज़ करने वाले हार्मोन एगोनिस्ट और डैनोजोल सहित हार्मोन थेरेपी में से एक हार्मोन उपचार प्रस्तावित कर सकता हैं।
सर्जिकल उपचार - Surgical treatment
सामान्यत: ‘सर्जरी’गंभीर एंडोमेट्रियोसिस से पीड़ित महिलाओं के लिए सबसे अच्छा विकल्प माना जाता है। चिकित्सक निम्नलिखित में से किसी एक का सुझाव दे सकता हैं:
लेप्रोस्कोपी - Laparoscopy
लेप्रोस्कोपी का उपयोग एंडोमेट्रियोसिस के निदान और उपचार के लिए किया जाता है। सर्जरी के दौरान चिकित्सक बढ़े और निशान वाले ऊतक हटा देता है या इसे जला देता है। इसका उद्देश्य इसके आसपास के स्वस्थ ऊतक को नुकसान पहुंचाए बिना एंडोमेट्रियोसिस का उपचार करना है।
लैपरोटॉमी - Laparotomy
लैपरोटॉमी पेट की एक प्रमुख सर्जरी है, जिसके तहत पेट में लेप्रोस्कोपी की तुलना में अधिक बड़ा कट लगाया जाता है। यह सर्जरी चिकित्सक को श्रोणि (पेल्विक) या पेट में एंडोमेट्रियोसिस वृद्धि दूर करने और निकालने की अनुमति देती है।
हिस्टेरेक्टॉमी - Hysterectomy
हिस्टेरेक्टॉमी एक सर्जरी है, जिसमें चिकित्सक गर्भाशय निकाल देता है। कभी-कभी चिकित्सक यह सुनिश्चित करने के लिए कि एंडोमेट्रियोसिस दोबारा नहीं होगा, इसके साथ अंडाशय को भी निकाल देता हैं। यह तब किया जाता है जब एंडोमेट्रियोसिस ने अन्य अंगों को गंभीर रूप से क्षतिग्रस्त कर दिया है। महिला इस सर्जरी के बाद गर्भवती नहीं हो सकती है, इसलिए इसे केवल अंतिम उपाय के रूप में माना जाना चाहिए।
एंडोमेट्रियोसिस की जटिलताएं - Complications of endometriosis
एंडोमेट्रियोसिस की मुख्य जटिलताओं में निम्नलिखित हैं:












हुज़ैफ़ा अबरार June 01 2026 0 693
हुज़ैफ़ा अबरार May 31 2026 0 231
हुज़ैफ़ा अबरार May 31 2026 0 0
हुज़ैफ़ा अबरार January 25 2026 0 4032
एस. के. राणा January 20 2026 0 3920
एस. के. राणा January 13 2026 0 3899
हुज़ैफ़ा अबरार February 07 2026 0 3899
हुज़ैफ़ा अबरार February 05 2026 0 3591
एस. के. राणा February 01 2026 0 3276
एस. के. राणा February 04 2026 0 3129
सौंदर्या राय April 11 2022 0 86413
सौंदर्या राय April 08 2022 0 34140
सौंदर्या राय April 07 2022 0 37278
सौंदर्या राय April 05 2022 0 35014
लेख विभाग March 19 2022 0 34496
सौंदर्या राय March 16 2022 0 71797
कंपनी का पुणे स्थित पैलिएटिव केयर एंड ट्रेनिंग सेंटर 1997 से कैंसर के रोगियों और उनके परिवारों की नि

उप मुख्यमंत्री ब्रजेश पाठक ने राज्य स्वास्थ्य एवं परिवार कल्याण संस्थान परिसर में स्वयंसेवी संगठन द

संक्रमण से 354 और लोगों की मौत हो गई जो इस साल एक दिन में सर्वाधिक मृतक संख्या है। 17 दिसंबर 2020 को
आज हम मेडिकल साइंस के लिहाज़ से भी काफ़ी आगे बढ़ चुके हैं. लिहाज़ा उम्मीद यही है कि नए कोरोना वायरस

रीजेंसी सुपरस्पेशलिटी हॉस्पिटल के हडडी रोग विशेषज्ञों ने कहा कि शारीरिक रूप से सक्रिय न रहने के कारण

रक्तदान बहुत जरूरी है अगर कोई रक्तदान करता है तो एक आदमी के रक्तदान करने से तीन लोगों का जीवन बचाया
सब लोगों ने बिना किसी भय के ईमानदारीपूर्वक अपनी जिम्मेदारी निभायी। सबने बहुत अच्छा काम किया और आज भी

छोटे बच्चों का दिल आमतौर पर वयस्क व्यक्ति के दिल से 3 से 4 गुना छोटा होता है। ऐसे में सर्जरी के दौरा

दमा का प्रहार आम तौर पर 5 से 11 साल के बीच के बच्चों में भी होता है।श्वसन के दौरान, जिस हवा में हम स

Among patients with mild-to-moderate acute ischaemic stroke and systolic blood pressure between 140

COMMENTS